Una vacuna para prevenir la Enfermedad de Alzheimer: reduce los nuevos diagnósticos de demencia en un 20%
Tau-PET como marcador robusto en la progresión del Alzheimer
La imagen por tomografía por emisión de positrones con trazadores de tau (Tau-PET) emerge como una herramienta diagnóstica altamente sensible y específica para la detección temprana del Alzheimer. En este estudio global —el mayor hasta la fecha— se analizaron más de 6.500 sujetos de 13 países distintos, utilizando métodos ya aprobados por la FDA y la EMA para aplicación clínica.
Los datos muestran que el 10% de adultos mayores asintomáticos de aproximadamente 75 años ya presentan acumulaciones patológicas de tau. El riesgo de desarrollar deterioro cognitivo leve o demencia en pacientes con acumulaciones concomitantes de tau y amiloide se eleva al 57% en cinco años, alcanzando el 70% si ya presentan síntomas subjetivos de memoria.
La técnica demuestra relevancia clínica al ofrecer información sobre el estadio de la enfermedad y su probable evolución a corto y mediano plazo.
Aunque los biomarcadores plasmáticos ofrecen accesibilidad y valor predictivo para el depósito de amiloide, el Tau-PET permite una estratificación de riesgo más precisa y una mejor selección para ensayos clínicos terapéuticos.
Con una capacidad para predecir conversión clínica y cuantificar progresión neuropatológica, Tau-PET podría convertirse en pilar central en el manejo diagnóstico y pronóstico del espectro amiloide-tau.
Bibliografía: Alexis Moscoso et al, Frequency and Clinical Outcomes Associated With Tau Positron Emission Tomography Positivity, JAMA(2025). DOI: 10.1001/jama.2025.7817
Prueba sanguínea aprobada por la FDA para diagnóstico de Alzheimer
Un estudio multicéntrico liderado por la Mayo Clinic ha validado la precisión diagnóstica de una prueba sanguínea aprobada por la FDA para identificar enfermedad de Alzheimer (EA) en pacientes evaluados en clínicas ambulatorias de memoria. Publicado en Alzheimer’s & Dementia, el estudio destaca una sensibilidad del 95% y una especificidad del 82% al detectar EA, cifras comparables a las obtenidas mediante PET cerebral o análisis de LCR, pero con un enfoque considerablemente más accesible, no invasivo y rentable.
NUEVA TERAPIA GÉNICA NEUROPROTECTORA
Un equipo de investigación de la Facultad de Medicina de la Universidad de California en San Diego ha desarrollado una estrategia de terapia génica dirigida al sistema nervioso que podría ofrecer protección funcional frente al deterioro cognitivo característico de la enfermedad de Alzheimer. A diferencia de los abordajes actuales que buscan eliminar acumulaciones patológicas de proteínas como beta-amiloide, esta estrategia incide directamente en la modulación del comportamiento celular neuronal.
 El tratamiento se basa en la sobreexpresión dirigida de caveolina-1 (CAV1) en neuronas, una proteína que regula la organización de la membrana celular y señalización intracelular. En modelos murinos sintomáticos de Alzheimer, la administración de esta terapia génica preservó la función mnésica dependiente del hipocampo, además de atenuar alteraciones transcriptómicas asociadas al estado patológico.
El tratamiento se basa en la sobreexpresión dirigida de caveolina-1 (CAV1) en neuronas, una proteína que regula la organización de la membrana celular y señalización intracelular. En modelos murinos sintomáticos de Alzheimer, la administración de esta terapia génica preservó la función mnésica dependiente del hipocampo, además de atenuar alteraciones transcriptómicas asociadas al estado patológico.
A nivel funcional, los roedores tratados mantuvieron perfiles de expresión génica comparables a los de animales control sanos de la misma edad, lo que sugiere una reversión parcial del fenotipo molecular asociado a la enfermedad. Estos hallazgos indican que la intervención no solo actúa como medida paliativa, sino que podría modificar el curso clínico de la neurodegeneración en etapas sintomáticas.
El estudio fue dirigido por los doctores Brian Head y Shanshan Wang, y publicado en Signal Transduction and Targeted Therapy. La investigación preclínica allana el camino hacia ensayos clínicos en humanos, planteando una nueva aproximación etiológica que complementa las estrategias amiloide y tau dirigidas ya en estudio o en uso clínico.
Implicaciones clínicas:
- Posibilidad de aplicar terapia génica dirigida en fases sintomáticas.
- Enfoque etiológico con efecto potencialmente modificador del curso de la enfermedad.
- Preservación de circuitos hipocampales funcionales y reversión parcial del transcriptoma patológico.
Aún se requieren estudios longitudinales en humanos que validen la seguridad, biodistribución y eficacia en poblaciones clínicas, pero este avance posiciona la modulación génica intracerebral como un futuro eje terapéutico en enfermedades neurodegenerativas.
Bibliografía: Dongsheng Wang et al, Neuron-targeted caveolin-1 overexpression attenuates cognitive loss and pathological transcriptome changes in symptomatic Alzheimer’s disease models, Signal Transduction and Targeted Therapy (2025). DOI: 10.1038/s41392-025-02258-z
DETERIORO COGNITIVO Y MIGRAÑA

El deterioro cognitivo en pacientes con migraña es más complejo de lo que parece. Los síntomas emocionales, como depresión y ansiedad, son frecuentes y el neurólogo debe detectarlos precozmente, evitando tratamientos que puedan agravar tanto el estado anímico como la función cognitiva. No existe una estrategia única: el enfoque debe individualizarse y tratar adecuadamente ambas patologías. En casos de migraña crónica, el diagnóstico y el tratamiento deben ser especialmente enérgicos, sin olvidar preguntar sobre ideación autolítica en ciertos perfiles.
Por otro lado, el dolor crónico y los trastornos del sueño no solo se relacionan con la migraña, sino que también pueden favorecer su cronificación y afectar la cognición. En muchos pacientes, será necesario abordar ambos frentes.
Aunque la discapacidad se reporta con mayor frecuencia que los déficits cognitivos, los estudios revelan mayor afectación cognitiva en migraña que en otros cuadros de dolor. Sin embargo, la relación entre cognición y discapacidad solo es clara en personas con baja reserva cognitiva, lo cual debemos considerar al planificar los tratamientos.
En conclusión, los problemas cognitivos en la migraña no parecen aumentar el riesgo de demencia, pero sí están presentes en distintas fases de la enfermedad, variando según la intensidad y frecuencia de las crisis. La comorbilidad emocional y física es clave y, por ello, el manejo debe ser personalizado.
Fuente: Porta J. No todo es Alzheimer; 2025.
ANTI-AGING COGNITIVO: ¿HAY EVIDENCIAS?

La preocupación por el envejecimiento físico ha cobrado protagonismo en los últimos años, pero pocos se preocupan por “no envejecer” cognitivamente. Sin embargo, 1 de cada 5 mujeres y 1 de cada 10 hombres desarrollará enfermedad de Alzheimer a lo largo de su vida. La buena noticia es que hasta un 50% del riesgo de deterioro cognitivo podría evitarse con estrategias de prevención, intervención y autocuidado adecuadas.
El anti-aging cognitivo efectivo se apoya en 4 pilares fundamentales:
Ejercicio físico.
El sedentarismo es un enemigo silencioso, encontrando hasta un 40% de la población que pasa su jornada completamente sentada. Aumentar la actividad física diaria, incluso de baja intensidad, tiene beneficios cognitivos demostrados: mantenerse activo físicamente, realizar tareas domésticas o usar transporte público se asocia con un menor declive cognitivo a lo largo de los años.
Estilo de vida saludable.
Controlar factores de riesgo como la hipertensión, la diabetes o el colesterol, seguir una alimentación cerebrosaludable como la dieta MIND o mediterránea, y evitar tóxicos como el tabaco, el alcohol o las drogas, son claves en la protección cerebral a largo plazo.
Interacción social y estimulación cognitiva.
La soledad no deseada y la falta de interacción social aumentan el riesgo de deterioro. Las relaciones sociales frecuentes y el entrenamiento cognitivo son potentes herramientas de prevención.
Sueño y salud mental.
Dormir bien no es un lujo, es una necesidad biológica. El insomnio crónico, el estrés, la ansiedad o la depresión no tratadas generan una carga significativa sobre la función cognitiva.
La prevención del deterioro cognitivo requiere un plan de envejecimiento integral, centrado en actividad física, alimentación saludable, interacción social y salud mental. Por ahora, no hay atajos farmacológicos, aunque algunos estudios observacionales apuntan a beneficios en el tratamiento de factores de riesgo vascular o diabetes.
Pérez Martínez D. No todo es Alzheimer; 2025.
Estudio sobre el crecimiento del cerebro arroja luz en el riesgo de demencia
Mediante diversas pruebas, se encontró que el volumen intracraneal de los más jóvenes era de media un 6,6% mayor que el de los más mayores, así como que los nacidos en las últimas décadas tenían un 7,7% más de volumen de materia blanca, un 2,2% más de materia gris cortical, un 5,7% más de volumen hipocampal y una superficie cortical un 14,9% mayor.
En todas las formas de demencia se presenta un cierto grado de disminución del volumen cerebral, especialmente en el Alzheimer y en la demencia vascular. Por lo cual, la idea es que, un mayor tamaño del cerebro reduciría el riesgo de que se produzcan patologías asociadas a un descenso del volumen cerebral.
Trends in Intracranial and Cerebral Volumes of Framingham Heart Study Participants Born 1930 to 1970. Charles DeCarli, MD1; Pauline Maillard, PhD1; Matthew P. Pase, PhD2,3,4; et al. JAMA Neurol. 2024;81(5):471-480.
El término “Deterioro Cognitivo ligero”

Ha sido fuente de mucha investigación clínica y es uno de los actualmente utilizados para este realizar este diagnóstico sindrómico.
Sus características son las siguientes:
- Queja de pérdida de memoria -u otra función cognitiva en el caso de formas no-amnésicas-, preferentemente corroborada por el cuidador
- Déficit objetivado (rendimiento menor de 1,5 DE respecto a grupo de la misma edad y nivel de estudios).
- Función cognitiva general preservada.
- Sin repercusión en las actividades de la vida diaria.
Dr. Félix Viñuela Fernández
Neurólogo
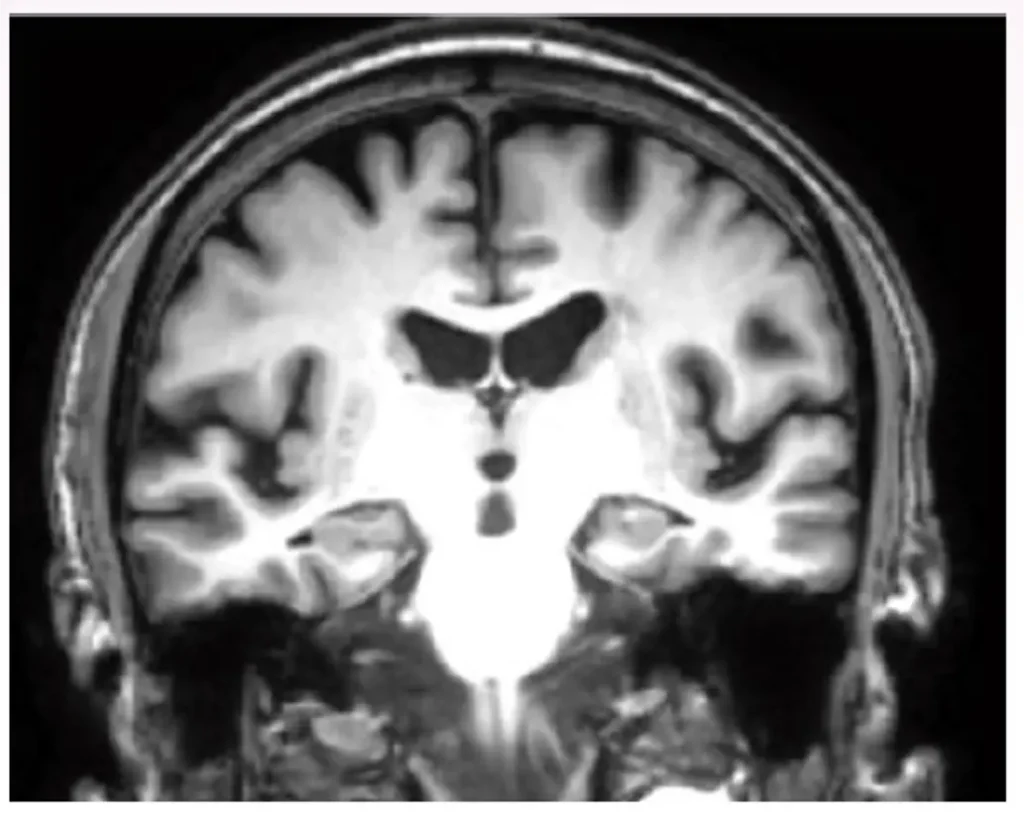
DETERIORO COGNITIVO EN HIDROCEFALIA CRÓNICA
- La fisiopatología de la hidrocefalia crónica del adulto (HCA) no solamente se refiera a la compresión de las fibras periventriculares.
- La alteración del flujo sanguíneo cerebral y la disminución del aclaramiento licuoral podrían explicar la evolución a largo plazo de la hidrocefalia crónica del adulto.
- Es frecuente la asociación de hidrocefalia crónica con otras enfermedades neurodegenerativas.
- El pronóstico a largo plazo de la HCA plantea la posibilidad de que nos encontremos frente a una NUEVA ENFERMEDAD DEGENERATIVA…
Dra. Cici Feliz Feliz
ANGIOPATÍA AMILOIDE CEREBRAL
- La angiopatía amiloide cerebral es una enfermedad frecuente en el cerebro senil y patológicamente se define por el depósito de β-amiloide en la media y en la adventicia de pequeñas arterias y arteriolas leptomeníngeas y corticales.
- Fue inicialmente conocida por su presentación en forma de hematomas cerebrales con una distribución lobar, con frecuente extensión subaracnoidea preferentemente localizados en áreas posteriores del cerebro y con algunas características adicionales atípicas, como la ocasional multiplicidad, la ocurrencia en pacientes no hipertensos o una paradójica buena tolerancia clínica a pesar del volumen del sangrado.
- Un aspecto práctico de interés en esta enfermedad es el riesgo hemorrágico cerebral que conlleva, particularmente en relación con el desarrollo de tratamientos en fase aguda de la enfermedad vascular cerebral o cuando se estima el riesgo de hemorragia cerebral de nuevos fármacos con tropismo vascular utilizados como tratamiento oncológico o inmunosupresor.
Dr. Emilio Franco Macías